Que révèle une échographie abdominale ou pelvienne ? Pourquoi cet examen vous est-il prescrit ? Nous allons détailler les 2 principes de ces échographies et vous expliquer la préparation, le déroulement et le diagnostic des pathologies.
Sommaire
Pourquoi faire une échographie abdominale ou pelvienne ?
Échographie abdominale et pelvienne : Principes et fonctionnement
Échographie abdominale : Exploration complète
Échographie pelvienne : Exploration ciblée
Comment se passe une échographie : Déroulement d’un examen complet
Cas particuliers et échographies spécialisées
Échographie abdominale : Sécurité et contre-indications
Accessibilité et prise en charge
Pourquoi faire une échographie abdominale ou pelvienne ?
L’échographie est aujourd’hui l’une des techniques d’imagerie médicale les plus courantes dans notre système de santé. Non invasive et indolore, elle s’est imposée comme un outil diagnostic incontournable pour visualiser nos organes internes. Que ce soit pour examiner le foie, les reins, la vessie ou encore l’utérus, cette méthode d’exploration permet aux médecins de « voir » à travers notre corps sans aucune incision.
Les échographies abdominales et pelviennes sont particulièrement demandées en médecine moderne. Elles permettent d’explorer différents organes selon des protocoles bien définis.
Échographie abdominale et pelvienne : Principes et fonctionnement
Comment les ultrasons révèlent nos organes ?
L’échographie repose sur un principe assez simple à comprendre. La sonde émet des ondes sonores à haute fréquence (les ultrasons) qui traversent la peau et les tissus. Ces ondes rebondissent différemment selon la densité des tissus rencontrés.
Contrairement aux rayons X utilisés pour les radiographies ou les scanners, les ultrasons ne présentent pas de risque d’irradiation pour le patient. C’est d’ailleurs cette innocuité qui fait de l’échographie l’examen de première intention pour de nombreuses situations cliniques, notamment chez la femme enceinte.
Cependant, l’échographie présente aussi certaines limites. Par exemple, les ondes ultrasonores ont du mal à traverser l’air (présent dans les intestins) ou l’os. Par ailleurs, chez les patients en surpoids, la qualité des images peut être diminuée car les tissus adipeux absorbent une partie des ondes.
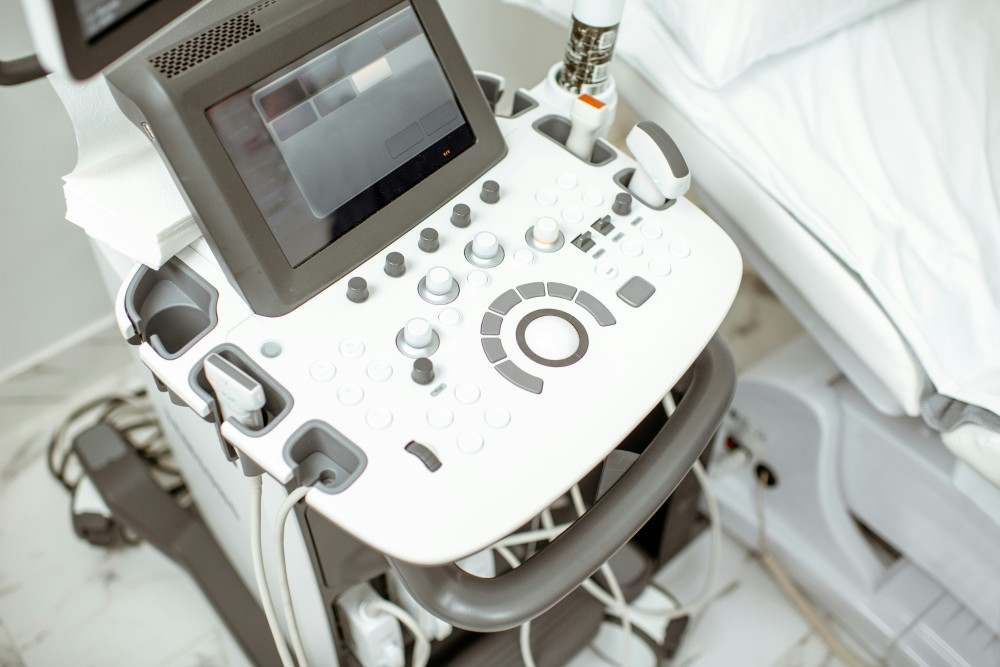
Matériel utilisé lors d’une échographie :
Le matériel principal utilisé pour réaliser une échographie est composé de :
- La sonde échographique : véritable « œil » du médecin, elle existe en différentes formes selon la zone à explorer.
- L’écran : il affiche en temps réel les images des organes examinés.
- L’unité informatique : elle traite les signaux reçus par la sonde pour les transformer en images.
Le fameux gel bleu appliqué sur la peau avant l’examen n’est pas là par hasard ! Il joue un rôle en éliminant l’air entre la sonde et la peau. Sans lui, les ultrasons ne pourraient pas pénétrer correctement dans le corps, car ils seraient réfléchis à la surface de la peau.
Au fil des années, la technologie a évolué. Les appareils d’aujourd’hui offrent une résolution bien supérieure à ceux d’il y a 20 ans. Certains centres médicaux disposent même d’échographes 3D ou 4D qui permettent de visualiser les organes en trois dimensions, avec parfois l’ajout du mouvement en temps réel.
Échographie abdominale : Exploration complète
Quels organes voit-on sur une échographie abdominale ?
- Le foie, cet organe volumineux situé sous les côtes droites, est analysé en détail. Sa taille, sa forme et son aspect sont évalués minutieusement. La vésicule biliaire, petite poche attachée au foie, est également examinée pour détecter d’éventuels calculs ou inflammations. Pour plus de précisions, une échographie hépatique peut être demandée.
- Les voies biliaires, qui transportent la bile du foie vers l’intestin, font l’objet d’une attention particulière, car leur dilatation peut signaler un obstacle comme un calcul.
- Le pancréas, organe profond et difficile à visualiser parfois, est aussi exploré. Sa taille et son aspect peuvent révéler une inflammation (pancréatite) ou une tumeur.
- La rate, située sous les côtes gauches, est systématiquement mesurée car son augmentation de volume (splénomégalie) peut être le signe de diverses pathologies.
- Les reins sont également visualisés lors de cet examen. Leur taille, leur forme et la présence éventuelle de kystes ou de calculs sont évalués. Les glandes surrénales, situées au-dessus des reins, peuvent aussi être observées si nécessaire. Pour plus de précisions, une échographie rénale peut être demandée.
- Enfin, les gros vaisseaux comme l’aorte abdominale et la veine cave inférieure sont également examinés pour détecter d’éventuelles dilatations anormales (anévrismes).
Préparation : Échographie abdominale à jeun
Si vous avez déjà passé une échographie abdominale, vous connaissez probablement cette fameuse consigne : « Venez à jeun ». Mais pourquoi exactement ? Le jeûne est important pour obtenir des images de qualité, particulièrement pour visualiser certains organes comme la vésicule biliaire et le pancréas.
Puis-je boire de l’eau avant une échographie abdominale ? En général, on vous demandera de ne rien manger pendant 6 à 8 heures avant l’examen. L’eau plate reste autorisée jusqu’à 2 heures avant, buvez-en même un grand verre juste avant cette limite, ça aide à « pousser » les gaz intestinaux qui pourraient gêner la visualisation.
Concernant vos médicaments habituels, la règle est simple : continuez à les prendre avec un peu d’eau, sauf avis contraire de votre médecin. Certains traitements spécifiques pour le diabète peuvent nécessiter des adaptations, n’hésitez pas à en discuter lors de la prise de rendez-vous.
Un conseil pratique souvent négligé : évitez les aliments « gazogènes » la veille de l’examen. Les choux, légumineuses, boissons gazeuses et autres producteurs de gaz intestinaux sont à bannir temporairement. Ces bulles d’air créent des zones d’ombre sur les images et peuvent compliquer l’interprétation.
Le jour J, n’oubliez pas d’apporter :
- Votre ordonnance (indispensable pour le remboursement)
- Vos examens antérieurs s’ils existent (pour comparaison)
- Un résumé de vos antécédents médicaux si vous avez un dossier complexe
Pathologies détectables par échographie abdominale
L’échographie abdominale est un véritable détective médical capable de révéler diverses affections.
Au niveau du foie, elle peut mettre en évidence une stéatose (accumulation de graisse), une cirrhose (fibrose avancée) ou différents types de tumeurs, qu’elles soient bénignes ou malignes.
La vésicule biliaire livre facilement ses secrets à l’échographie. Les calculs biliaires apparaissent comme des structures brillantes avec une ombre caractéristique. Une inflammation de la vésicule (cholécystite) se manifeste par un épaississement de sa paroi et parfois une douleur lorsque la sonde passe à cet endroit.
Pour le pancréas, l’échographie peut détecter une pancréatite (aiguë ou chronique), des kystes ou des tumeurs. Cependant, il faut savoir que cet organe est parfois difficile à visualiser entièrement en raison de sa position profonde derrière l’estomac et les intestins. Dans ce cas, d’autres examens comme le scanner peuvent être nécessaires.
Les reins sont particulièrement bien explorés par échographie. On peut y découvrir des kystes (très fréquents et souvent bénins), des calculs (qui apparaissent brillants avec une ombre), des dilatations des cavités (hydronéphrose) ou des tumeurs.
Anévrisme de l’aorte abdominale : Une douleur abdominale peut être le signe d’une dilatation dangereuse de ce gros vaisseau sanguin (qui peut se rompre). La capacité de l’échographie permet de détecter des anomalies parfois graves avant qu’elles ne deviennent symptomatiques.
Échographie pelvienne : Exploration ciblée
Différences entre échographie pelvienne homme/femme
L’échographie pelvienne s’adapte naturellement aux spécificités anatomiques de chaque sexe.
- Chez la femme, cet examen permet d’explorer l’utérus, les ovaires, les trompes et le cul-de-sac de Douglas. On y recherche des fibromes utérins, des kystes ovariens, des signes d’endométriose, d’adénomyose ou encore des anomalies de position des organes.
- Chez l’homme, l’attention se porte principalement sur la prostate, la vessie et parfois les testicules (bien que ces derniers fassent plus souvent l’objet d’une échographie spécifique). La prostate est généralement évaluée par voie abdominale lorsque la vessie est pleine, mais l’examen le plus précis reste l’échographie endorectale.
Deux techniques principales sont utilisées :
- L’échographie par voie suspubienne (externe) : réalisée avec une sonde posée sur le bas-ventre, elle nécessite une vessie pleine pour servir de « fenêtre acoustique ».
- L’échographie endocavitaire : plus précise, mais plus invasive, elle utilise une sonde adaptée introduite par voie vaginale chez la femme ou rectale chez l’homme.
L’échographie endovaginale est particulièrement indiquée pour explorer l’utérus et les ovaires avec précision. Elle est préférable en cas de suspicion d’endométriose, de polypes ou pour le suivi folliculaire en procréation médicalement assistée. Chez l’homme, l’échographie endorectale offre une visualisation détaillée de la prostate, essentielle pour évaluer son volume ou rechercher des zones suspectes.
Comment se passe une échographie pelvienne : Préparation
La préparation de l’échographie pelvienne, c’est d’avoir la vessie pleine. On demande généralement de boire 1 à 1,5 litre d’eau environ 1h avant l’examen et surtout… de ne pas uriner. Cette vessie pleine joue un double rôle : elle pousse les intestins vers le haut (libérant le champ de vision) et sert de repère anatomique. Elle permet aussi d’évaluer la vidange vésicale et de détecter d’éventuels résidus post-mictionnels.
Pour les hommes comme pour les femmes, aucun jeûne n’est nécessaire avant une échographie pelvienne simple. En revanche, si l’examen combine exploration abdominale et pelvienne, la préparation à jeun peut être requise.
En cas d’échographie endocavitaire, des précautions particulières s’appliquent. Pour une échographie endovaginale, il est préférable d’éviter les rapports sexuels dans les 24h précédant l’examen. Pour une échographie endorectale, un petit lavement peut parfois être recommandé afin d’éliminer les selles qui pourraient gêner la visualisation.
Certaines situations nécessitent d’adapter le protocole. Par exemple, chez les personnes âgées ou les patients ayant des problèmes urinaires, la consigne de vessie pleine peut être assouplie. De même, chez les femmes enceintes, la pression de l’utérus sur la vessie rend souvent inutile de boire beaucoup d’eau.
Pathologies détectables par échographie pelvienne
1-Échographie pelvienne femme : L’échographie pelvienne est particulièrement efficace pour détecter
- Les fibromes utérins, ces tumeurs bénignes qui se développent dans ou autour de l’utérus, apparaissent comme des masses bien délimitées. Leur taille, leur nombre et leur localisation précise sont facilement évaluables.
- Les kystes ovariens sont également très bien visualisés. L’échographie permet de déterminer leur nature (fonctionnelle et transitoire ou pathologique), leur taille et leurs caractéristiques internes. Certains aspects peuvent faire suspecter un risque de cancer ovarien et orienter vers des examens complémentaires.
- L’endométriose, cette maladie où le tissu qui tapisse normalement l’utérus se développe ailleurs, peut être partiellement détectée, surtout lorsqu’elle forme des kystes caractéristiques sur les ovaires (endométriomes). Cependant, les petites implantations d’endométriose sont souvent invisibles à l’échographie.
2-Échographie pelvienne homme : L’échographie pelvienne permet principalement d’évaluer
- L’hypertrophie de la prostate, très fréquente avec l’âge, est bien mesurable par échographie. Le volume prostatique est calculé et corrélé aux symptômes urinaires. L’échographie aide à choisir le traitement le plus adapté.
- Le cancer de la prostate peut être suspecté sur certains aspects échographiques, mais le diagnostic repose notamment sur le toucher rectal et le dosage du PSA. L’échographie endorectale est surtout utilisée pour guider les biopsies vers les zones suspectes.
Dans les deux sexes, l’échographie pelvienne permet d’explorer efficacement le système urinaire bas : vessie, jonction urétéro-vésicale et parfois l’urètre proximal. On peut y détecter des calculs, des tumeurs, des diverticules ou des épaississements anormaux de la paroi vésicale.
Comment se passe une échographie : Déroulement d'un examen complet
Avant l’examen : Accueil et installation
L’arrivée dans un service d’échographie commence généralement par un accueil administratif où l’on vérifie votre identité, votre ordonnance et vos documents de Sécurité sociale. On vous demandera souvent si vous avez bien respecté la préparation (jeûne ou vessie pleine selon le cas).
Ensuite, vous êtes dirigé vers une cabine pour vous déshabiller partiellement, généralement le haut pour une échographie abdominale, le bas pour une échographie pelvienne. Ne vous inquiétez pas, une blouse ou un drap vous sera fourni pour préserver votre intimité.
Une fois dans la salle d’examen, le médecin ou le technicien vous posera quelques questions essentielles : pourquoi cet examen a été prescrit, quels sont vos symptômes, vos antécédents médicaux et chirurgicaux… Ces informations orientent l’exploration et aident à l’interprétation des images.
La confidentialité et votre confort sont normalement une priorité. N’hésitez pas à signaler si vous avez froid, si la position est inconfortable ou si vous ressentez une douleur pendant l’examen. Les équipes médicales s’efforcent généralement de créer un environnement rassurant, même si parfois le rythme chargé des services peut donner une impression de précipitation.
Échographie abdominale ou pelvienne : Durant l’examen
Une fois installé sur la table d’examen, tout commence vraiment. La position adoptée dépendra de la zone examinée : allongé sur le dos pour l’abdomen et le pelvis, parfois légèrement tourné sur le côté pour mieux visualiser certains organes comme la rate ou les reins.
Première sensation : le gel bleu, froid et un peu visqueux. Le médecin l’applique généreusement sur votre peau avant de poser la sonde. Ce fameux gel bleu assure le contact parfait entre la sonde et votre peau pour que les ultrasons puissent pénétrer correctement.
Pendant l’exploration, vous sentirez la sonde glisser sur votre peau, avec parfois une pression plus appuyée sur certaines zones. Cette pression n’est pas douloureuse, mais peut être inconfortable, surtout si vous avez déjà des douleurs à cet endroit. Dans certains cas, le médecin vous demandera de bloquer votre respiration quelques secondes pour stabiliser les organes profonds – « Ne respirez plus… et respirez normalement. »
Côté durée, comptez environ 15 à 30 minutes pour une échographie standard, mais cela peut varier. Une échographie pelvienne simple prend généralement moins de temps qu’une exploration abdominale complète. Si votre médecin combine plusieurs examens, prévoyez jusqu’à 45 minutes.
N’hésitez pas à communiquer pendant l’examen. Si vous ressentez une douleur quand la sonde passe à un endroit précis, signalez-le, c’est une information précieuse pour le diagnostic. Le médecin vous expliquera parfois en direct ce qu’il observe, mais il reste aussi souvent silencieux pour se concentrer.
Après l’examen : Résultats et suivi
Une fois l’examen terminé, on vous tendra des serviettes en papier pour essuyer le gel. Vous pourrez vous rhabiller, puis le médecin vous remettra généralement un compte-rendu écrit accompagné d’images significatives. Certains praticiens prennent le temps de vous expliquer les résultats immédiatement, d’autres préfèrent que cette discussion ait lieu avec le médecin qui a prescrit l’examen.
Le compte-rendu contient une description technique des observations et une conclusion. Il est normal de ne pas tout comprendre, le vocabulaire médical y est souvent assez spécifique. Votre médecin traitant vous aidera à interpréter ces résultats dans le contexte global de votre santé.
Dans la plupart des cas, les résultats sont disponibles immédiatement. Parfois, pour des cas complexes, le radiologue peut avoir besoin de plus de temps pour analyser en détail certaines images ou consulter un confrère. Dans ce cas, le compte-rendu médical définitif vous sera envoyé ultérieurement dans monespacesante.fr ou par Lifen par exemple.
En fonction des résultats, votre médecin pourra vous orienter vers d’autres examens complémentaires : scanner, IRM, ou parfois des examens plus invasifs comme une biopsie si une zone suspecte a été identifiée.
Cas particuliers et échographies spécialisées
L’échographie Doppler abdominale et pelvienne
L’échographie Doppler est comme une « version améliorée » de l’échographie classique. Elle utilise le même principe, mais ajoute une dimension spéciale : l’analyse du flux sanguin dans les vaisseaux. Le principe Doppler (du nom du physicien autrichien Christian Doppler) repose sur la modification de fréquence des ondes lorsqu’elles sont réfléchies par des objets en mouvement, ici, les globules rouges.
Sur l’écran, le flux sanguin apparaît en couleur : généralement rouge pour le sang qui se dirige vers la sonde et bleu pour celui qui s’en éloigne. L’intensité des couleurs et des sons produits renseigne sur la vitesse du flux.
Cette technique est particulièrement utile pour :
- Évaluer la circulation portale (veine porte) du foie, notamment en cas de cirrhose
- Rechercher des thromboses veineuses (caillots) dans les vaisseaux abdominaux
- Étudier le flux artériel rénal en cas d’hypertension ou de suspicion de sténose
- Caractériser certaines tumeurs très vascularisées
Le Doppler apporte des informations fonctionnelles, là où l’échographie standard se limite à l’anatomie. Vous pouvez par exemple avoir une échographie abdominale normale et un Doppler qui révèle une inversion complète du flux sanguin dans la veine porte, signe d’une hypertension portale sévère.
Élastographie : Évaluation de la fibrose
L’élastographie est une technique relativement récente qui a révolutionné le suivi des maladies hépatiques chroniques. Son principe est d’évaluer l’élasticité (ou plutôt la rigidité) des tissus. Un foie normal est souple, alors qu’un foie fibreux ou cirrhotique devient rigide.
Durant cet examen, la sonde émet une onde de choc très légère qui se propage dans le tissu. La vitesse de propagation de cette onde est directement liée à la rigidité du tissu, plus le tissu est dur, plus l’onde se déplace rapidement. Le résultat s’exprime en kilopascals (kPa) ou en mètres par seconde (m/s).
L’élastographie hépatique est devenue incontournable dans le suivi des hépatites virales, de la NASH (stéatohépatite non alcoolique) ou de la maladie alcoolique du foie. Elle permet d’évaluer le degré de fibrose sans recourir à la biopsie, examen bien plus invasif et risqué.
La technique s’est également étendue à d’autres organes : élastographie des nodules thyroïdiens, mammaire pour caractériser certaines tumeurs, ou même prostatique. L’examen est rapide (quelques minutes) et s’intègre facilement à une échographie conventionnelle.
Échographie de contraste
Quand l’échographie standard ne suffit pas à caractériser une lésion, l’échographie de contraste est prescrite. Cette technique utilise des micro-bulles de gaz injectées par voie intraveineuse qui circulent dans les vaisseaux sanguins et renforcent le signal échographique.
Ces agents de contraste permettent de mieux visualiser la vascularisation des organes et des lésions. Contrairement aux produits de contraste utilisés en scanner ou IRM, ils ne contiennent pas d’iode et ne sont pas éliminés par les reins, un vrai plus pour les patients insuffisants rénaux.
L’échographie de contraste est particulièrement utile pour :
- Caractériser les lésions hépatiques : différencier un nodule bénin (comme un hémangiome) d’une tumeur maligne.
- Évaluer l’extension d’une tumeur rénale ou vérifier la nature kystique ou solide d’une lésion.
- Détecter des fuites vasculaires ou des zones d’ischémie après certains traumatismes.
L’examen dure généralement 5 à 10 minutes après l’injection. Les contre-indications sont rares, mais incluent certaines maladies cardiaques graves et les allergies connues aux composants du produit. Les effets secondaires sont exceptionnels et généralement bénins (maux de tête passagers, sensations vertigineuses).
Echographie abdominale : Sécurité et contre-indications
L’échographie est-elle dangereuse ?
La réponse est clairement non. Contrairement aux rayons X, l’échographie n’utilise pas de radiations ionisantes. Après plus de 50 ans d’utilisation intensive en médecine, aucun effet nocif n’a été démontré aux intensités utilisées pour le diagnostic.
Échographie grossesse
L’échographie est l’examen de choix pendant la grossesse. Non seulement elle est sans danger pour la mère et le fœtus, mais elle permet un suivi précis du développement de l’enfant. La seule précaution durant la grossesse concerne l’usage prolongé du Doppler à des fins non médicales (les « échographies souvenirs » proposées dans certains centres non médicaux).
Échographie abdominale ou pelvienne : Contre-indications
Les contre-indications à l’échographie sont pratiquement inexistantes. Même les patients porteurs de pacemakers ou d’implants métalliques peuvent passer cet examen sans risque. Les seules limitations sont d’ordre pratique : difficultés de visualisation chez les patients très corpulents ou présentant des pansements importants sur la zone à explorer.
Fiabilité et limites diagnostiques
La fiabilité de l’échographie varie selon les organes examinés. Elle est excellente pour la vésicule biliaire (> 95 % pour détecter des calculs), les reins ou la vessie. Elle est bonne, mais perfectible pour le foie et la rate. En revanche, elle devient plus limitée pour le pancréas ou certaines portions de l’intestin.
Plusieurs facteurs peuvent limiter la qualité des images :
- La corpulence du patient, car la graisse absorbe les ultrasons
- La présence de gaz intestinaux qui créent des zones d’ombre
- Les cicatrices abdominales qui peuvent déformer le signal
- La localisation très profonde de certains organes
Dans ces situations, d’autres examens comme le scanner ou l’IRM peuvent s’avérer nécessaires. Ces techniques sont complémentaires et non concurrentes, chacune ayant ses points forts.
Il faut également garder à l’esprit que la qualité de l’interprétation dépend beaucoup de l’expérience du praticien. L’échographie est un examen « opérateur-dépendant », raison pour laquelle il est parfois recommandé de consulter des centres spécialisés pour certaines pathologies complexes.
Accessibilité et prise en charge
Échographie sans ordonnance
Pour réaliser une échographie abdominale ou pelvienne, une prescription médicale est nécessaire, elle permet le remboursement par l’Assurance Maladie. Sans ordonnance, vous devrez assumer l’intégralité des frais.
Les délais d’attente varient selon les régions et les structures. Dans les grandes villes, comptez souvent 2 à 4 semaines pour un rendez-vous non urgent en cabinet libéral. En milieu hospitalier, ces délais peuvent s’allonger à plusieurs mois, sauf pour les situations urgentes bien sûr.
La différence entre cabinet libéral et hôpital ?
- En cabinet, l’attente est généralement plus courte et l’examen plus rapide.
- À l’hôpital, les plateaux techniques sont parfois plus complets pour les cas complexes, avec la possibilité de réaliser d’autres examens le même jour si nécessaire.
Prix échographie
Côté tarifs, une échographie abdominale standard coûte environ 75 à 85 €, une échographie pelvienne autour de 65 à 75 €. Ces examens sont remboursés à 70 % par l’Assurance Maladie, le reste étant généralement pris en charge par les mutuelles. Certaines échographies spécialisées (Doppler, contraste) peuvent être facturées légèrement plus cher.
Échographie abdominale, pelvienne : Conclusion
L’échographie est sans conteste l’un des piliers du diagnostic médical moderne. Non invasive, indolore et sans radiation, elle offre un accès précieux à l’intérieur de notre corps. Pour les régions abdominale et pelvienne, elle constitue souvent l’examen de première intention, permettant d’orienter rapidement la démarche diagnostique.
Rappelons les points essentiels concernant la préparation : le jeûne pour les explorations abdominales (surtout hépatobiliaires) et la vessie pleine pour les échographies pelviennes. Ces consignes simples garantissent des images de qualité optimale et un diagnostic plus précis.
Si vous devez passer une échographie prochainement, n’hésitez pas à poser des questions à votre médecin prescripteur ou au radiologue. Comprendre l’objectif de l’examen et ses modalités permet souvent de diminuer l’anxiété et d’améliorer la collaboration pendant l’examen.
FAQ sur l’échographie
Peut-on voir un cancer de l’utérus avec une échographie ?
Oui, un cancer de l’utérus peut parfois être visible à l’échographie, mais l’échographie ne suffit pas à elle seule pour poser le diagnostic. Seule une biopsie peut confirmer le cancer.
Où faire un écho doppler veineux ?
Un écho-Doppler veineux peut être réalisé dans plusieurs types d’établissements comme un cabinet de radiologie ou un centre d’imagerie médicale, un hôpital, une clinique, chez un angiologue ou un médecin vasculaire.